Frauengesundheit
Ungleichgewicht der Scheidenflora
Die Vaginalflora der Frau ist ein wichtiger Schutzschild vor schädlichen Keimen. Milliarden unterschiedlicher nützlicher Laktobazillen – auch Milchsäurebakterien genannt – sorgen nämlich für einen sauren pH-Wert (3,8–4,5) in der Scheide, in dem sich krankmachende Bakterien und Pilze nicht vermehren können. Dieser Schutz ist besonders wichtig, um die gesamten Fortpflanzungsorgane von Frauen gesund und funktionsfähig zu erhalten.
Der Aufbau der Vaginalflora erfolgt bereits ab der Geburt durch die orale Aufnahme von nützlichen Bakterien. Diese wichtigen Symbionten kennen exakt ihren Bestimmungsort im menschlichen Körper und finden ihren Platz innerhalb kürzester Zeit. Somit ist es gerade nach Antibiotikaeinnahme, aber auch wenn andere Störungen im Vaginalbereich auftreten, essentiell, genau jene Bakterien wieder oral zuzuführen, welche dann in kürzester Zeit die Scheide besiedeln.
Somit ist auch klar, dass eine gesunde Darmflora die Basis für das weibliche Wohlbefinden ist – und alles, was das Darmmikrobiom stört, auch die Scheidenflora schwächt. Insbesondere Stress und die Gabe von Antibiotika haben in der Scheide häufig Überwucherungen mit unerwünschten Eindringlingen zur Folge, aber auch hormonelle Veränderungen (z. B. durch die „Pille“, Schwangerschaft oder Menopause) belasten den Schutzschild im Intimbereich: 75 % der Frauen haben zumindest einmal im Leben einen Scheidenpilz, jede zweite weiss, wie sich ein Harnwegsinfekt anfühlt, und insbesondere in der Schwangerschaft treten bakterielle Vaginosen auf.

Symptome und Behandlung
Bakterielle Vaginose
Die bakterielle Vaginose ist oft mit einem gelblich-grünlichem und unangenehmen, fischigen Ausfluss verbunden. Es kann gelegentlich zu Schmerzen beim Geschlechtsverkehr kommen. Wichtigstes Anzeichen ist das Ungleichgewicht der Scheidenflora – der ph-Wert liegt über 4,5. Darüber hinaus treten neben Juckreiz auch Schmerzen im Vaginalbereich und im Unterbauch auf, sowie Beschwerden während des Geschlechtsverkehrs.
Die Therapie der BV erfolgt in erster Linie mit oral oder lokal angewandten Antibiotika (Metronidazol, Clindamycin). Für das erste Schwangerschaftsdrittel wird diese Behandlung jedoch nicht empfohlen. Aufgrund des erhöhten Risikos einer BV gerade in der Schwangerschaft stellt sich die Frage nach adäquaten therapeutischen Alternativen.
Üblicherweise haftet dem Vaginalepithel bei Vorliegen einer BV ein polymikrobieller Biofilm an – typisch für chronische Infektionen. Dieser Biofilm wird bei allen bisher eingesetzten Therapien nicht entfernt, weshalb eine BV sehr häufig chronisch rezidivierend auftritt: Nach 3 Monaten sind nur 60-70% der Betroffenen beschwerdefrei, nach einem halben Jahr liegt die Heilungsquote noch weit darunter.
Neuesten Erkenntnissen zufolge ist die Anwendung bestimmter Lactobazillus-Stämme jene Möglichkeit, um die Rezidive der BV nach vorhergehender Behandlung mit Antibiotika oder Azida zur Senkung des vaginalen pH-Wertes deutlich zu reduzieren: Durch den Einsatz von Probiotika kann die Rezidivquote der BV um etwa die Hälfte gesenkt werden . Eine zeitgemässe Form der Probiotika-Applikation ist die orale Anwendung selektierter Lactobazillus-Stämme. Dies entspricht dem natürlichen Weg, wie probiotische Keime von Beginn des Lebens an den Vaginaltrakt besiedeln. Studien zeigen, dass das Rektum bzw. der Darm eine wichtige Rolle als Reservoir für Lactobazillen spielen, die den Vaginaltrakt kolonisieren (Petricevic, 2012)1. Durch die orale Anwendung können zusätzliche Reizungen der ohnehin irritierten Vaginalschleimhaut durch chemische Zusatzstoffe von Kapselhüllen und Zäpfchen vermieden werden. Die natürliche Befeuchtung der Scheide erfolgt innerhalb weniger Tage durch die Stoffwechselprodukte von Laktobazillen.
1 Petricevic L. et al., Characterisation of the oral, vaginal and rectal Lactobacillus flora in healthy pregnant and postmenopausal women, Eur J Obstet Gynecol Reprod Biol, 2012;160:93-99
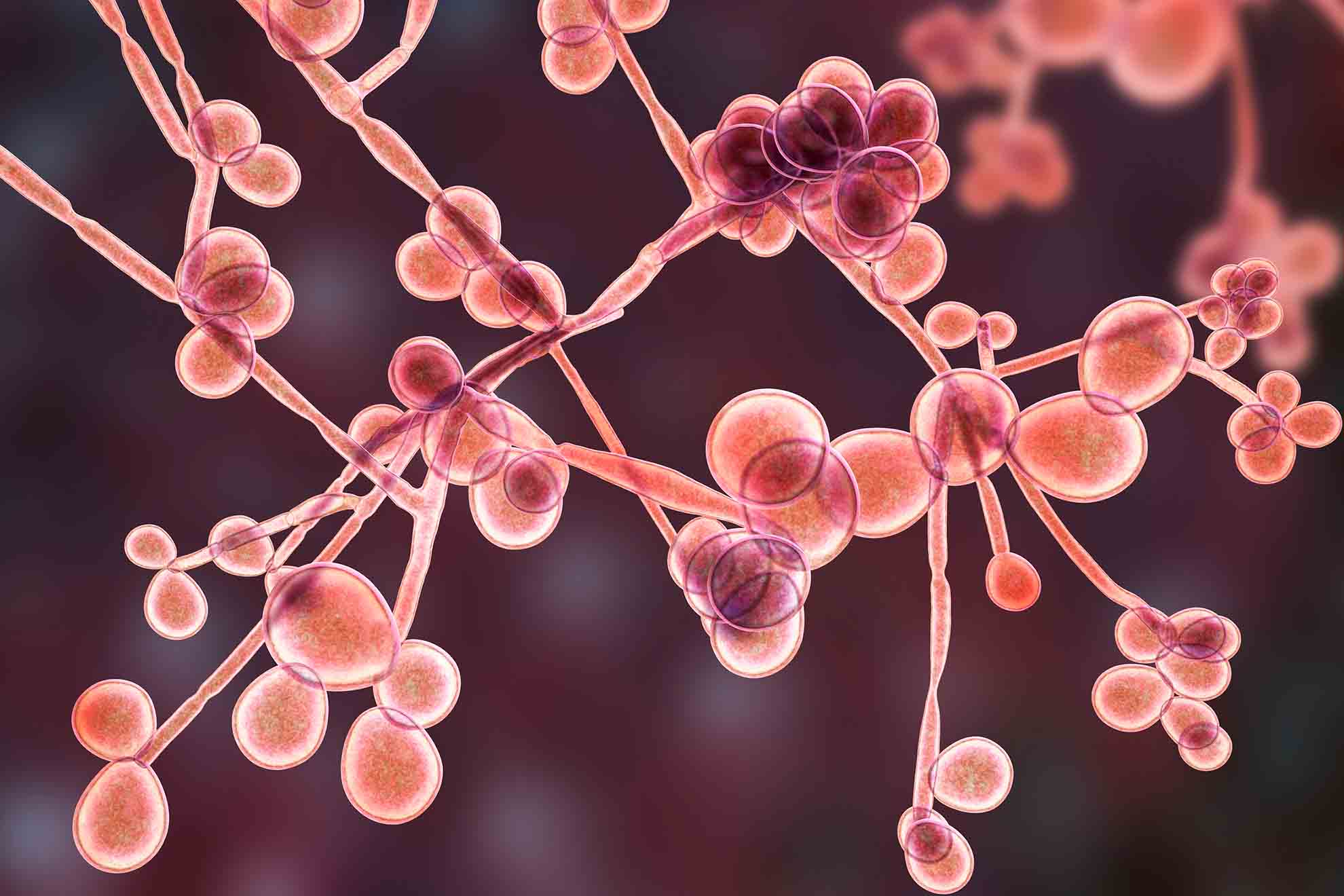
Candida albicans
Symptome und Behandlung
Scheidenpilz
Die vulvovaginale Candidose (VC), auch Scheidenpilz genannt, zählt ebenfalls zu den häufigsten Infektionen des weiblichen Geschlechtstraktes: Im Lauf des Lebens sind 70-75% der Frauen zumindest einmal betroffen, bis zu 50% der Frauen erfahren häufig wiederkehrende Infektionen. Am häufigsten wird dieser Hefepilz durch Candida albicans (85-90%) ausgelöst.
Das häufigste Symptom eines Scheidenpilzes ist Juckreiz, zudem treten veränderter Ausfluss (dünnflüssig bis flockig), vaginale Rötung, Wundheitsgefühl, Brennen, Schmerzen beim Geschlechtsverkehr sowie beim Wasserlassen auf.
Die Therapie erfolgt mit lokal oder oral angewandten Antimykotika, wobei auch hier Einschränkungen in der Anwendbarkeit während der Schwangerschaft gegeben sind. Zusätzlich ist Candida glabrata gegen die üblichen Dosierungen aller für gynäkologischer Zwecke zugelassenen Antimykotika nicht ausreichend empfindlich (AWMF, 12/2013). Gerade deshalb nimmt die Bedeutung von Probiotika zu: Es wurden bereits Laktobazillus-Stämme identifiziert, welche die vaginale Kolonisation mit Pathogenen signifikant verringern und zudem eine protektive Rolle bei VC spielen können.
„Die gesunde Scheidenflora besteht hauptsächlich aus verschiedenen Arten von Lactobazillen, welche durch die ihnen eigene Produktion von Milchsäure eine zentrale Rolle beim Schutz des Urogenitaltraktes vor pathogenen Keimen und Infektionen spielen.“
Eine Mutter vererbt die Bakterienflora an ihr Baby
Die Besiedelung des menschlichen Organismus mit Mikroorganismen bestimmt massgeblich die lebenslange Abwehrkraft unseres Immunsystems. „Hier ist insbesondere die Geburt und wahrscheinlich auch schon die Schwangerschaft entscheidend. Die Neugeborenen kommen auf dem Weg ins Leben mit der Bakterienflora der Mutter in Berührung und bauen sich so ihr eigenes Immunsystem auf.“, erklärt Prof. Huber. Entscheidend ist hier, dass die Mutter über eine gesunde, ausgeglichene Bakterienflora insbesondere im Darm verfügt. „Im Darm?“, werden sich nun einige fragen. Ganz recht, denn der Darm ist quasi das Reservoir für die Besiedelung der Scheide: Ist die Darmflora gesund und reich an wichtigen Lactobazillen, dann gilt das auch für die Vaginalflora. Durch die Passage des Geburtskanals kommt das Kind in engen Kontakt mit der mütterlichen Bakterienflora. Diese bildet die Basis für die Besiedelung des kindlichen Darms und damit die Grundlage für die Entwicklung des kindlichen Immunsystems.
Jedoch profitiert ein Neugeborenes nur im Rahmen einer natürlichen Geburt davon – nicht bei einem Kaiserschnitt. Die Geburt „per sectio“ ist jedoch im Zunehmen begriffen, insbesondere da die Kinder im Bauch der Mutter grösser werden (Kopf und Schulterumfang) und das weibliche Becken diesen Evolutionsschub nicht mitmachen kann. Prof. Huber: „Momentan ist es in der Gynäkologie ein grosses Thema, wie man die Neugeborenen postpartal auch nach einem Kaiserschnitt mit den Darm- bzw. Scheidenbakterien der Mutter versorgen kann.“

Darmbakterien und Hormone
Darmbakterien und ihr Zusammenspiel mit dem Hormonhaushalt rücken in den Fokus der Wissenschaft. Erste Forschungsergebnisse weisen darauf hin, dass das Darmmikrobiom eine zentrale Rolle bei der Regulierung körpereigener Hormone spielt und somit das Risiko, hormonell bedingte Erkrankungen zu entwickeln, beeinflussen könnte.

Gestörte Scheidenflora
Wiederkehrende Blasenentzündungen
Meist werden bakterielle Infektionen des Intimbereichs ausschließlich mit Antibiotika behandelt, was die nützlichen Mikroorganismen wieder und wieder zerstört und den Schutzschild im Intimbereich massiv beschädigt. Somit ist es nicht verwunderlich, dass zahlreiche Frauen mit wiederkehrenden Beschwerden im Intimbereich zu kämpfen haben: 60% der Frauen, bei denen eine bakterielle Vaginose diagnostiziert wird, leiden spätestens nach sechs Monaten erneut an den Symptomen.
Harnwegsinfekte („Blasenentzündungen”) treten bei 25% der Frauen erneut auf, vielfach entwickeln sich daraus chronische Beschwerden. Krankmachende Keime sind sind äußerst kreativ, wenn es um ihr eigenes Überleben geht: Ist die Scheidenflora aus dem Gleichgewicht geraten, können Bereiche der Vagina von einem sogenannten Biofilm überzogen sein. In dieser dünnen Schleimschicht, die von den pathogenen Keimen selbst gebildet wird, sind jene Krankheitserreger in höherer Konzentration vorhanden und gleichzeitig gut vor dem körpereigenen Immunsystem sowie vor Antibiotika geschützt. Solch ein Biofilm begünstigt folglich das erneute Auftreten von vaginalen Infekten. Für wiederkehrende Blasenentzündungen sind zwei Bakterienarten verantwortlich, nämlich Escherichia coli und Gardnerella vaginalis. Erstere gelangen, ausgehend vom Darm, über die Scheide in den Harntrakt und nisten sich in der Blasenwand ein. Dort sind sie so gut versteckt, dass weder Antibiotika sie angreifen noch die körpereigenen Abwehrkräfte sie entdecken können. Kommt der Keim Gardnerella vaginalis hinzu, werden die E.-coli-Bakterien wieder aktiviert und lösen Entzündungen im Harntrakt aus.